Le nostre lenti mini per cheratocono, un'ampia spiegazione su come lavoriamo per voi
Il sistema mini GP,secondo il metodo Bayshore, consiste in una lente di piccolo diametro intrapalpebrale che si autocentra sulla cornea.
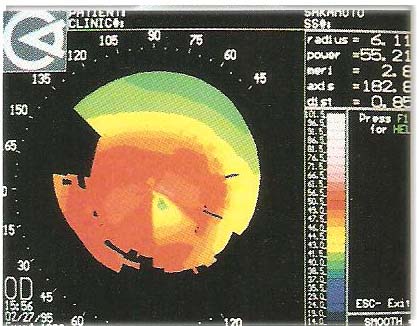
È un progetto di LAC su misura e pertanto l’applicatore deve visualizzare mentalmente l’immagine fluo da ottenere.
Si dovrà essere in grado di visualizzare il profilo corneo – lente in sezione in modo da trasportarlo in immagine frontale.
A differenza di tecniche generiche con indicazioni del tipo “se succede questo agisci in questo modo” sistema che non consente all’applicatore di capire realmente i passi da seguire nel progettare la LAC, la tecnica mini GP consiste in un protocollo applicativo che esclude modifiche arbitrarie.
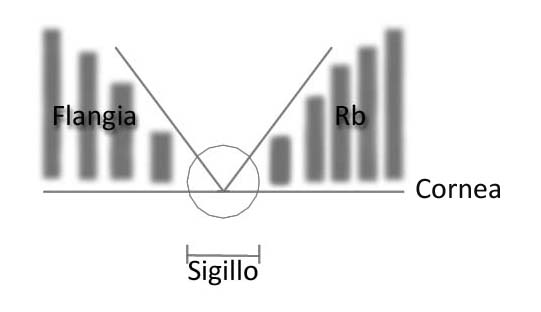
Iniziamo ad entrare nel vivo dell’argomento e consideriamo la cornea come un ellissoide con tre aree principali:
- La porzione centrale o apice
- La porzione intermedia
- La porzione periferica
Consideriamo ora di applicare su questa superfice una lente monocurva con un raggio molto piatto, l’immagine fluo frontale ci evidenzia una area centrale scura di contatto con il verde fluorescinico che aumenta verso la periferia.

Se adesso spingiamo la LAC verso il basso, questa scivolerà e non si arresterà fino a quando il bordo della lente non raggiungerà un’area sufficientemente piatta da fermarla.
Questo è quanto succede quando la palpebra superiore incontra il bordo di una LAC piatta, essa tenderà a spostarla in basso ad ore 6 sul limbus o sclera fino a quando la lente incontrerà un’area abbastanza piatta da bloccarsi.
Facciamo adesso l’opposto spingendo la nostra monocurva con un dito verso l’alto ad ore 12 anche in questo caso si fermerà sull’area più piatta o parallela che ne limiterà il movimento.
In questo modo possiamo iniziare a visualizzare mentalmente le dinamiche di allineamento delle curve tra LAC e cornea.
OGNI QUALVOLTA LA LENTE E’ PIU’ PIATTA DELLA CURVATURA CORNEALE TENDERA’ A “CADERE”PRIMA DI FERMARSI.
Maggiore è il disallineamento rispetto alla cornea maggiore sarà il movimento.
Se iniziamo a curvare la LAC sempre di più il movimento di decentramento sarà sempre meno, si può pertanto comprendere il primo concetto:
“ Se le curvature delle lenti sono generalmente più piatte delle curve corneali, in quelle particolari aree si verificherà un movimento fuoricentro fino a quando alcune parti
della LAC raggiungeranno un’area della cornea o della sclera più piatta della curva della lente, cosi da bloccarne il movimento.
All’opposto la simulazione di spingere verso il basso il bordo della LAC è la situazione tipica di come la palpebra superiore vvada sopra il bordo di una lente piatta spostandola e poi decentrandola verso la sclera. Si può pertanto iniziare a visualizzare gli incroci tra LAC e cornea. Se la lente è più piatta della curvatura della cornea in quel determinato punto scivolerà molto prima di fermarsi.
MAGGIORE SARA’ IL DISALLINEAMENTO MAGGIORE SARA’ IL MOVIMENTO.
Ipotizziamo adesso di curvare la nostra monocurva in modo tale da allinearsi alla curvatura apicale della cornea, in questo modo non avremo nessuno spostamento perché il sigillo tra LAC e cornea renderà il movimento impossibile.
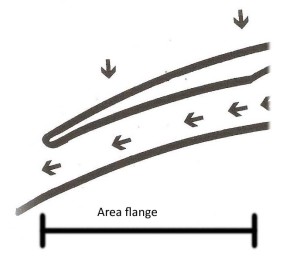
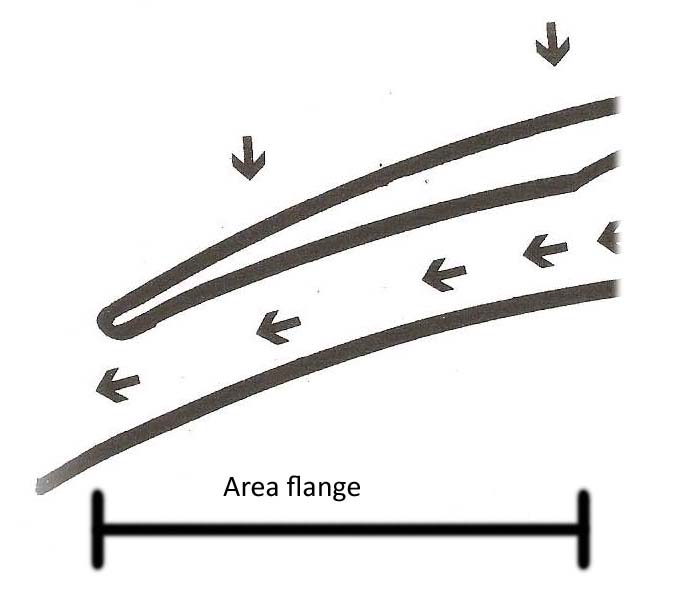
Ora, dato che è arduo realizzare una lente rigida monocurva che possa essere fisiologicamente tollerabile è evidente che l’area delle flange riveste un ruolo essenziale nel non consentire l’adesione con la superficie corneale.
inseriamo un altro concetto: “ Nella progettazione di una LAC mini GP su misura non è il raggio di curvatura o R base insieme al diametro totale ad avere l’importanza maggiore per rendere fisiologicamente tollerabile la lente ma è l’area delle flange a risultare fondamentale.
Ora avendo stabilito che la cornea ha una conformazione ellissoidale con un diametro di 11.50 mm , se applichiamo un raggio base parallelo alla curvatura corneale la lente non avrà movimento, se applichiamo un Rb più piatto tenderà a scivolare e a decentrarsi dall’area pupillare portandoci ad aumentare il diametro totale per compensare il basculaggio che risulterebbe eccessivo.
Ma noi abbiamo in mente di progettare una microlente centrata che non avrà movimento alto/basso (decentramento) bensì un movimento avanti/ indietro con centraggio sull’area pupillare e nessuna interferenza con le palpebre.
Appare chiaro quindi come il progetto della parte posteriore della LAC sia determinante nel consentire il posizionamento e il movimento avanti/indietro .
Si consideri adesso la fisiologia, è noto che è necessario uno scambio lacrimale al di sotto della lente in parte per la fornitura di ossigeno non passante attraverso di essa, e anche per rifornire lo strato di mucina delle lacrime, una applicazione piatta con il risultante basculaggio al passaggio della palpebra quasi sempre rende ciò possibile, ma noi abbiamo stabilito che desideriamo progettare una LAC che è applicata centralmente e all’interno della apertura palpebrale e questa non può avere un appoggio piatto,
il progetto ideale è il progetto di una lente che si posiziona sia sulla parte centrale oltre che intermedia , ma questo disegno risulta scarsamente tollerato perché il totale allineamento crea delle forze di adesione che sigillano il film lacrimale con nessun interscambio di ossigeno e strato mucoso.
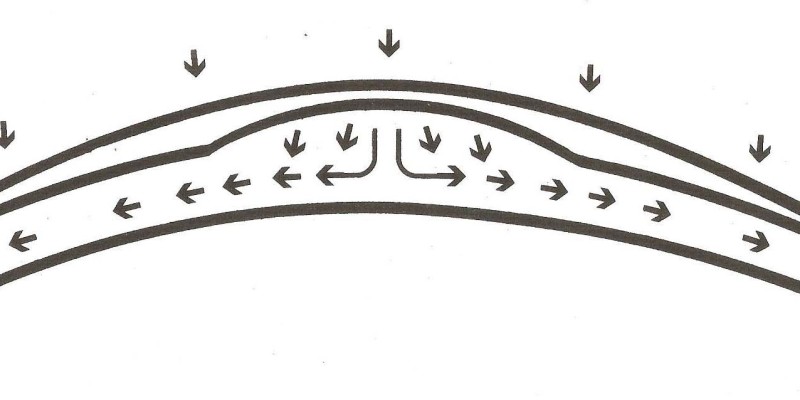
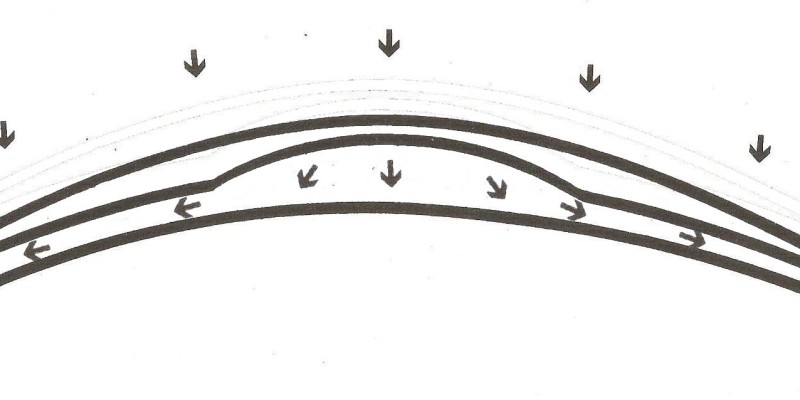
Ora appare distintamente la questione di come possiamo progettare una LAC che si centra e che è tollerata fisiologicamente, la risposta è una tecnica applicativa con la realizzazione di una pompa a fluido dinamico che spinge le lacrime sotto il raggio di curvatura e che sono poi espulse in modo continuo.
La tecnica più idonea a realizzare questo intentoè quella di intrappolare una giusta quantità di lacrima al di sotto del raggio base (CLEARANCE APICALE) .
Noi stiamo lavorando con una superficie flessibile, (CORNEA), con un liquido che resiste la compressione (LACRIMA) e un materiale rigido (LENTE) , la palpebra superiore passa sopra le lente ed esercita una pressione, si crea una pressurizzazione della lacrima sotto il raggio base che provoca la tendenza a fuoriuscire all’esterno passando al di sotto della zona di appoggio intermedia delle flange ma questo può avvenire soltanto quando in questa area non si verifica una zona di sigillo

come si può fare per evitare questo? Semplicemente aumentando la dimensione dell’area riservata alle flange.
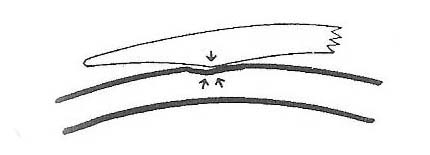
Facciamo un esempio per comprendere meglio il concetto e cerchiamo di immaginare una linea retta dovedisegneremo una V, da un lato della V abbiamo la curva corneale applicata con raggio base molto stretto e dall’altra una curvatura di flangia applicata molto piatta
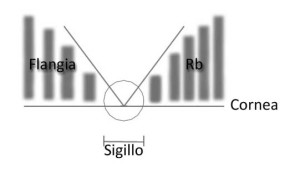
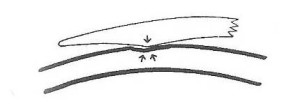
esercitando una pressione sulla V la linea di giunzione penetra nella linea (cornea) creando un sigillo.
Questa situazione è distruttiva tanto quanto una lente con periferia che sigilla la cornea


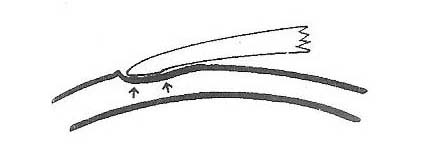
l’unico modo di distribuire la pressione senza creare sigillo è applicare la curva intermedia parallela alla cornea, larga abbastanza da supportare la lente sulla parte intermedia di tessuto corneale.

Si può visualizzare l’immagine di un tacco su un tappeto, la pressione di un tacco a spillo creerà un solcosul tappeto mentre invece la pressione di un tacco largo no.
Nell’occhio c’è, in qualche modo, tra queste due condizioni, quella in cuila lente non indenterà la cornea, e il liquido lacrimale pressurizzato potrà defluire. Poi dopo che la palpebra avrà compresso la lente contro il tessuto corneale flessibile, questa risalirà, liberando la lente, che si muove in avanti e ricambia il liquido lacrimale sotto il raggio base riempiendolo nuovamente.
E’ pertanto il movimento antero posteriore sagittale della lente e non il basculaggio verticale a consentire il miglior scambio lacrimale.
Una condizione importante per la realizzazione di questa tecnica è che questa situazione non si potrà verificare se le palpebra copre parzialmente la lente, pertanto il diametro totale dovrà essere più piccolo dell’apertura palpebrale, insieme alla pompa lacrimale il progetto delle flangia intermedia parallela alla cornea consente alla lente di rimanere centrata.
Questo porta a molti vantaggi, piccoli diametri, piccole zone ottiche, meno massa.
Si lavora anche con aperture di flangia intermedia che consentono alla lente di allinearsi sulla cornea a differenza di lenti grandi multicurve che abbracciano superfici più ampie.
Le conclusioni sono pertanto che: il diametro della lente deve essere sufficientemente piccolo rispetto all’apertura palpebrale per permettere il movimento antero posteriore, la zona apicale della lente e il relativo Rbdeve essere applicato più curvo di un determinato valore per permettere la creazione di una camera di raccolta e pressurizzazione del liquido lacrimale.
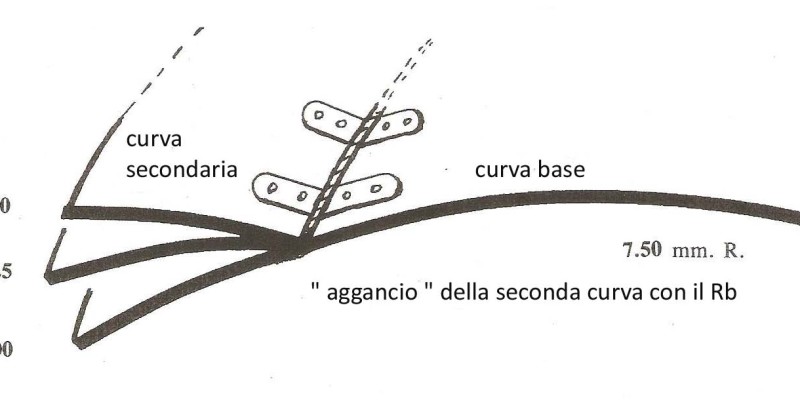
La curva secondaria sufficientemente larga e applicata in allineamento sulla relativa porzione di cornea per supportare e consentire al liquido lacrimale di fluire al di sotto della LAC.
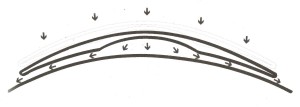
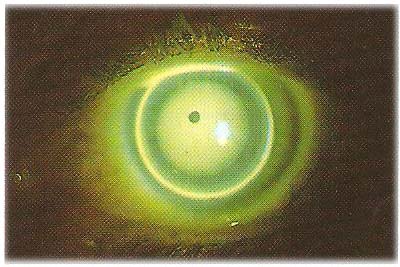
Torniamo brevemente sul concetto di APICAL CLEARANCE, si è stabilito che la curva base deve essere applicata con un raggio più stretto del K più piatto. La stima delle quantità di fluorescina deve essere valutata attentamente, in quanto la medesima deve essere sufficiente ad attivare la pompa dinamica,
se la quantità risulta maggiore di quella che può essere “attivata e ventilata” dal movimento antero posteriore della lente al passaggio palpebrale otterremo un Clearance eccessivo, che si manifesta in genere con una bolla d’aria sotto la lente
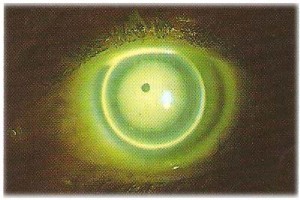
all’opposto poco Clearance consentirà alla superficie posteriore della lente di sfregare sull’apice corneale disattivando la pompa dinamica.
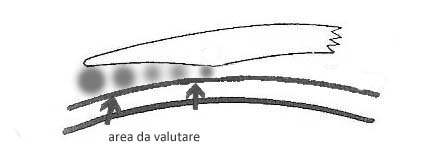
La valutazione va fatta con la lente in posizione centrale e applicando un leggero contatto sul centro della lente con un cottonfiockper simulare la discesa della palpebra superiore. Non si deve verificare appoggiocon l’apice della cornea ( area scura di contatto) . Per correggere questa evenienza la curva base deve essere applicata con raggio più stretto, affinché la stessa pressione non consenta il contatto.
Nella zona ottica utilizzata la curva base generalmente applicata sarà 0.20±005 più stretta del k centrale. La variazione di ±005 è necessaria perché la dimensione della porzione centrale di cornea può risultare variabile tra i vari occhi, pertanto il set prova avrà variazioni di zone ottiche utili ( e corrispondenti diametri totali), inoltre più piccola è la zona ottica della lente più curvo deve essere il R base per ottenere la stessa profondità sagittale.
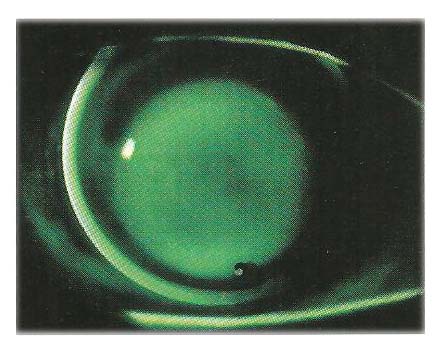
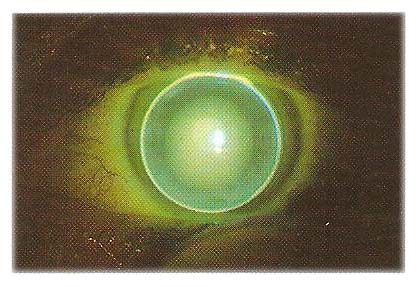
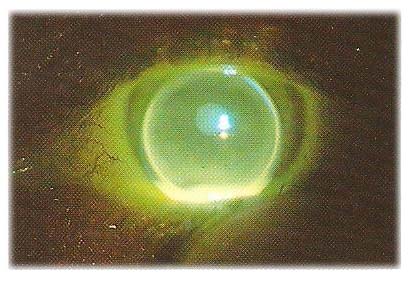
Nella condizione statica, con la lente centrata, la giusta quantità di Clearance apicale visualizzerà una leggera fluorescenza verde attraverso la dimensione della zona ottica.
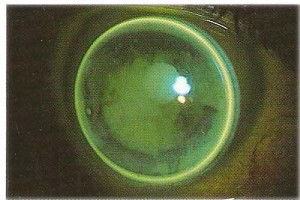
SUPPORTO RICHIESTO
Quando si analizza la fluo della zona ottica per ottenere la giusta valutazione del corretto R base è necessario supportare la lente al centro con il push up del dito pollice, in quanto l’area della flangia secondaria è lasciata deliberatamente più sollevata dalla cornea, questo per isolare la valutazione delle rispettive aree della lente.

Una volta deciso per il R base si passa poi a valutare la zona secondaria.
APPLICAZIONE SU MISURA
Il concetto è quello di distinguere le varie zone della lente: centrale e periferica, in modo da applicarle separatamente.
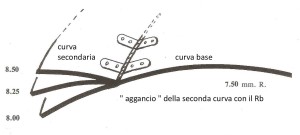
Le variazioni di curva consentono di evitare gli appiattimenti standard che sono spesso empirici e obbligano l’applicatoread “adattarsi” con approssimazioni che quasi sempre determinano nel portatore la sensazione di non sentire la lente ottimizzata sull’occhio.
DISCUSSIONE
Abbiamo rovesciato il concetto applicativo standard di applicazione del R base allineato e leggermente più stretto o più piatto del k e la periferia della lente con appiattimento standard, che crea uno spazio con il sollevamento del bordo spostando tutte le valutazioni della fluo verso le zone periferiche del bordo dellalente
Conla tecnica Mini Gp, noi facciamo l’opposto in quanto la valutazione primaria è riservata alla pompa dinamica nella zona centrale, ed è la zona della flangia secondaria la “fitting curve” per il posizionamento della lente.
E’ QUESTO IL SISTEMA PIU’ EFFICACE PER UN ADATTAMENTO SU MISURA.
La variazione della curva secondaria produce una valutazione più immediata nell’allineamento della lente.
Se infatti allentiamo la curva più del necessario la lente immediatamente si decentrerà fino a quando troverà una curva sufficientemente simile come valore di appiattimento,
applicando le curve secondarie in allineamento la palpebra cercherà di spostare la lente al suo passaggio, ma la buona adesione tra le curve impedirà tutto ciò.
UN SOFISMA
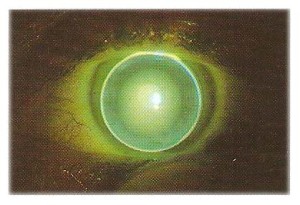
E’ comune attitudine nell’applicazione di lenti RGP il concetto che per stringere o allentare la lente sulla cornea occorre agire sul Raggio base , ma nel concetto di applicazione su misura si è visto che non è esattamente così, infatti tenendo fisso il Rb e variando l’appoggio della curva secondaria è evidente che la sagoma di fluo cambia radicalmente.
Con la lente centrata e applicando una leggera pressione al centro con il cottonfiock la lente scivolerà subito se la curva secondaria non è in allineamento


la dimensione dell’appoggio sulla cornea della flangia secondaria potrà evidenziare aree nere di contrasto e assenza di fluo

oppure appariranno sfumature di fluo che indicheranno leggero disallineamento

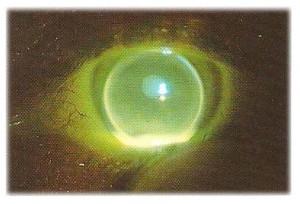
in questa fase non bisogna tenere conto della zona centrale perché questa decisione è stata già presa.
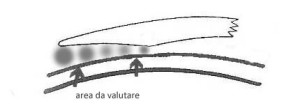
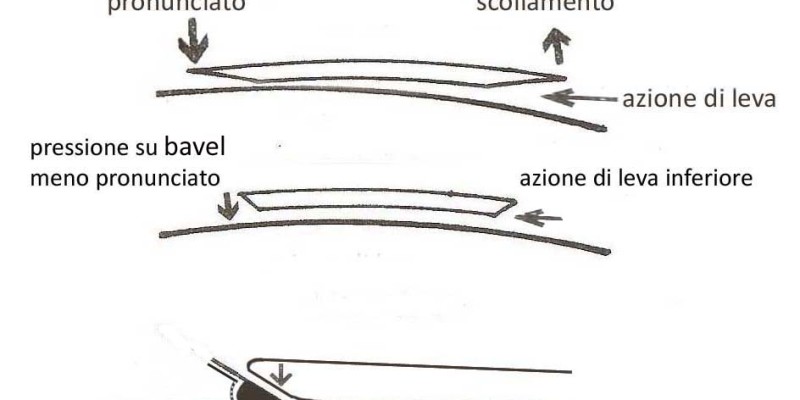
BEVEL O CURVA PERIFERICA
E’ evidente che in questo progetto stiamo applicando la curva secondaria dell’intera lente in allineamento ottimale con la superfice corneale , come con tutte le lenti gas permeabili ci sarà un minimo movimento della lente al passaggio della palpebra e questo può coincidere con uno sfregamento dell’epitelio, per questo motivo il bordo della LAC viene sollevato “ a punta di sci”,
ora ricordiamo che con questa tecnica la cosa più importante è l’allineamento delle curve, e un bordo molto pronunciato non consente queste condizioni provocando anche altre conseguenze quali:
- Perdita di area utile per allineare la lente
- La palpebra sale sul bordo esercitando una leva che tende a scollare la base dalla superficecorneale
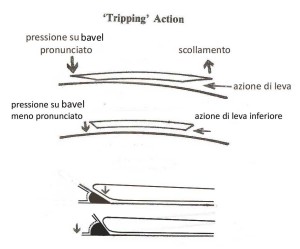
Pertanto è preferibile usare un bavel con un raggio molto pronunciato ma di estensione minima piuttostoche un bavel con raggio meno pronunciato ma più esteso, in modo da impedire alla palpebra di scollare la lente al suo passaggio e mantenere la pompa fluido dinamica in condizioni ottimali.
DIAMETRO
Il primo precetto della tecnica mini Gp è che il diametro della lente deve essere applicato entro l’apertura palpebrale.
Ci sono alcuni limiti per i diametri delle lenti, ad ogni modo se la lente è > di 8.80 va oltre la definizione di diametro piccolo e copre più cornea di quella richiesta.
All’opposto se la lente è< di 7.60, la zona ottica utile sarà meno di 6 mm e diverrà troppo piccola per coprire l’area pupillare.
MISURAZIONE DEL DIAMETRO
Con il paziente che guarda dritto misurare lo spazio tra il bordo della palpebra superiore e quella inferiore attraverso l’area pupillare
se la palpebra inferiore è al di sotto del limbus misurare la palpebra superiore al limite inferiore dell’iride.
Questo è lo spazio in cui la mini Gp è applicata.
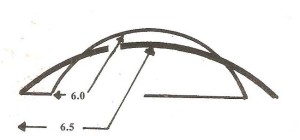
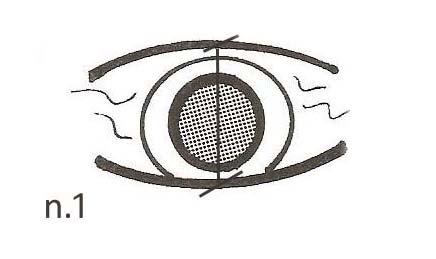
Clinicamente è stato visto che se il bordo della lente è a contatto con il bordo della palpebrasuperiore
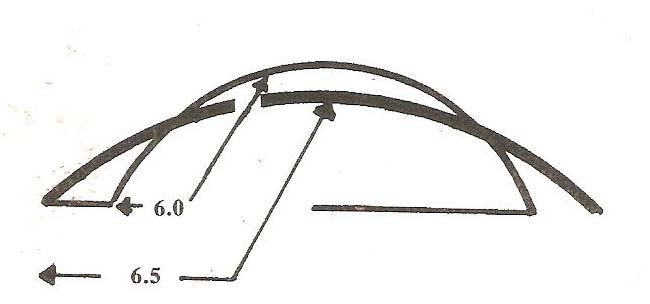
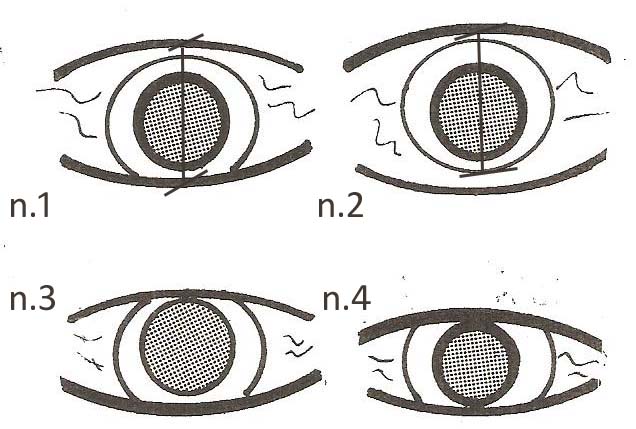
la lente sarà poco confortevole per il paziente, e pertanto una clearance di 0.20 è desiderabile.(vedi fig. n. 2
In una larga apertura misurare, in condizione di relax , e sottrarre 0.20 per trovare il diametro di partenza della lente, non superando il limite di 8.80 o il sottolimite di 7.60.
RELAZIONE CON L’APERTURA PALPEBRALE
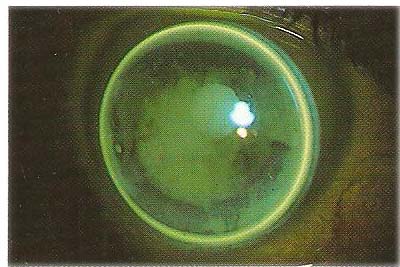
Affinché la mini GP possa funzionare correttamente la lente deve galleggiare comodamente all’interno dell’apertura palpebrale tra gli ammiccamenti, evitando atteggiamenti di chiusura palpebrale o eccessiva apertura. Con aperture palpebrali ridotte cercare di applicare la lente con un diametro tale da risultare simmetrico tra la parte superiore ed inferiore . (fig. n.4)
LENTI CHE VENGONO PRODOTTE
MACROLENTI PER K KONO E DEGENERAZIONE MARGINALE PELLUCIDA1A
La degenerazione marginale pellucida può essere diagnosticata come cheratocono, le differenze tra le due condizioni poco incidono nell’applicazione tranne che per il visus ottenibile.
il cheratocono evidenzia un assottigliamento centrale, mentre la degenerazione marginale pellucida evidenzia un assottigliamento nell’area inferiore con un astigmatismo contro regola e una sagoma topografica simile a due uccelli che si toccano con il becco .
Con l’applicazione di macrolenti spesso vengono bypassate le aree di irregolarità ,
la lente di partenza presenta un diametro di 11.30 considerare il meridiano medio tra i due valori o i k centrali minimo e massimo e appiattire di 0.30 mm .
L’applicazione ottimale manifesterà un leggero tocco apicale nell’area più curva e il profilo del bordo mostreràcirca 0.20 mm di fluorescina.
Il movimento della lente sarà di circa ½ o 1 mm .
SELEZIONE DEL DIAMETRO
Il diametro standard è di 11.30 con un’ ottica interna di 9 mm, la lente è progettata per essere applicata al limbus concirca 1 mm di movimento, il bordo leggermente sollevato, in modo da evitare il più possibile chiusura limbare al push up con il dito.
Il diametro della lente deve comunque risultare circa 0.20 mm più piccolo della cornea, ed ovviamente potrà essere aumentato o diminuito rispetto allo standard per raggiungere questo criterio, come d’altronde potrà essere modificata la zona ottica interna.
PROFILO DEL BORDO
Il profilo ottimale mostrerà un’ apertura circa di 0.20 mm,
sono possibili tre progetti del bordo: standard, stretto e piatto per esempio, se applicando la lente con bordo standard si verifica un sollevamento eccessivo il profilo si potrà curvare di più o all’opposto se si evidenzia uno scarso sollevamento si potrà alzare.
LACPER KERATOKONO DIAMETRO 9.30 2A
Queste lenti sono specifiche per cornee con cono centraledi piccola estensione e la zona ottica centrale è variabile da 6.5 mm a 7.5 mm, il diametro standard è 9.30 ma possono essere ridotti o incrementati da 880 a 980.
Iniziare con una lente con Rb1.00 mm più piatto del K medio delle letture centrali, con zona ottica standard di 6.5 mm,
se si notano decentramenti tali da pregiudicare la visione ( aloni o interferenze con l’area pupillare) passare a una lente con zona ottica 0.50 mm più grande, l’appoggio intermedio e il sollevamento del bordo sono molto simili alle lenti applicate con la tecnica mini Gp,
evitare assolutamente il sigillo della flangia intermedia e/o del bordo, come ampiamente illustrato nella tecnica mini GP con un sollevamento del bordo moderato,
in caso di allineamento buono della zona intermedia e/o sigillo, o ampiezza della zona del bordo eccessiva, lasciare le aree centrali e intermedia come sono e variare solo la zona del bordo.
LENTE A CONTATTO PER KERATOCONO AD APPOGGIO DIFFERENZIATO TRA LA PARTE SUPERIORE E INFERIORE
Molto spesso capita di applicare cornee con keratocono che presentano differenze sostanziali di appiattimento, tra la zona ad ore 12 e quella ad ore 6 , molto spesso applicando queste lenti si verificano appoggi molto stretti nella zona ad ore 12 e all’opposto un appoggio molto piatto nella zona ad ore 6, il risultato è che la lente spesso fuoriesce facilmente risultando insopportabile e frustrante per il portatore.
La realizzazione di uno smusso nella flangia superiore con un valore molto piatto consente di allineare meglio la lente nell’insieme, ottimizzando l’appoggio, la realizzazione di un leggero prisma impedisce la rotazione della lente.
LENTE AD OTTICADECENTRATA PER KERATOCONO
La combinazione di un polimero ad alto DK abbinato ad un progetto di ottica decentrata può rendere questa lente ideale per keratoconi posizionati inferiormente.

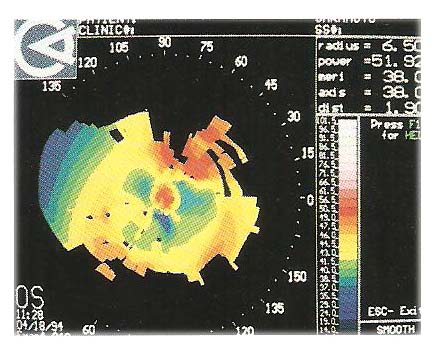
La LAC è progettata con una curva base sferica decentrata che realizza un appoggio più anatomico e il materiale ad alto k mantiene una condizione più fisiologica, elemento importante per il fatto che molti keratoconi sono caratterizzati da complicazioni corneali strie e leucomi, valutiamo un esempio applicativo: paziente con keratocono che lamenta scarso visus e insufficente tempo di uso con le lenti abituali 4/10 si vedono le distorsioni e le aree mancanti della topografia.
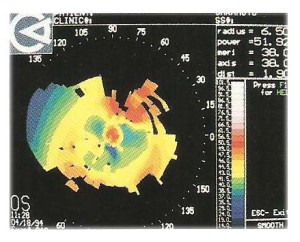
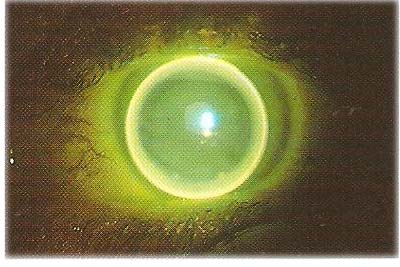
È stata applicata una curva base di 6.90 mm diametro 9.30 con zona ottica 7 mm e 1 diottria di prisma per stabilizzare la lente , la figura
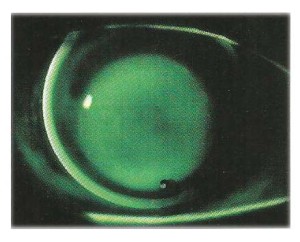
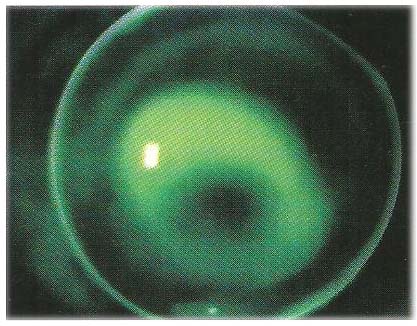
mostra un leggero tocco apicale con una transizione tra zona ottica e flangia intermedia sfumata e un buon ricambio lacrimale , anche la topografia corneale risulta migliorata dopo 2 anni di uso ( significativo di un appoggio meno invasivo della lente
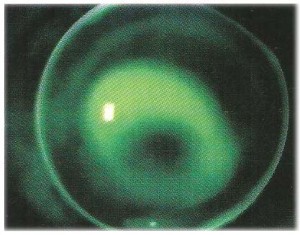
Nella valutazione applicativa dopo aver trovato la lente con il miglior appoggio eseguire una sovrarefrazione l’acuità visiva ottenuta con la sovrarefrazione è spesso l’elemento decisivo nella scelta della curva base, leggeri adattamenti sono necessari per ottimizzare appoggio e visus.
La LAC finale è stata applicata con Rb 010 più piatto per consentire un visus migliore
LENTI A CONTATTO RGP DI GRANDE DIAMETRO
La lente MacroGP esprime un concetto nuovo nell’applicazione di lenti RGP di grande diametro.
La lente è dedicata a portatori con vizi di rifrazione standard e non èda usare nelle cornee irregolari , è un’alternativa alle RGP tradizionali perché il bordo non interagisce con le palpebre e il comfort è simile alle lenti a contatto morbide.
Nell’applicazione della curva base e del ……………. E della valutazione applicativa ci si comporta come per le RGP tradizionali, l’appoggio è distribuito su gran parte della superficie corneale mentre le flangie si allineano sull’area limbare in modo che la palpebra superiore, a causa della dimensione della lente, la spingerà leggermente in alto sulla parte superiore della sclera con una fluorescina simile a quella di una LAC RGP tradizionale.
La lente sarà considerata stretta se il bordo impedisce alla lacrima di fluire sotto la zona centrale della lente o se i vasi capillari della sclera sono schiacciati all’opposto sarà considerata larga se la palpebra superiore impatta con il bordo inferiore della lente che risulterà molto sollevato, si potrà modificare il sollevamento del bordo come con una RGP tradizionale modificando la curva base oppure agendo direttamente sull’area delle flangie è bene valutare un sollevamento del bordo ottimale anche per evitare la presenza di bolle d’aria al di sotto di esso bolle che possono disturbare la visione.










admin
admin
admin